|
������ѧ�� > ��ʮһ�¡���Ѫϵͳ����
�����ڡ������ܰ��������ܰ�����malignant��lymphoma����ԭ�����ܰͽ���ܰͽ����ܰ���֯�Ķ�����������������ؾ����ټ������ҹ��������ܰ����ķ������ڸ��ֶ��������оӵ�ʮһλ�����ڶ�ͯ����������ռ�����ϸߣ��Ƕ�ͯ����Ķ�������֮һ��������ϸ�����ص������֯�Ľṹ�ɷ֣��ɽ������ܰ�����Ϊ�νܽ�Hodgkin disease��HD���ͷǺνܽ��ܰ�����non-Hodgkin lymphoma��NHL�������ࡣ
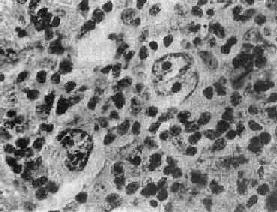
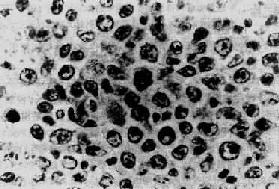
һ���νܽ��νܽ��Ƕ����ܰ�����һ���������ͣ������������ܰ�����ͬ�����������ص㣺�ٲ���������һ����һ���ܰͽῪʼ�������ڽ����ܰͽ���Զ����ɢ��ԭ�����ܰͽ����ܰ���֯�߽��١�������֯�ɷֶ�����������һ�ֶ��ص�����ϸ����Reed-Sternbergϸ��������֯�ڲ����ж���������֢ϸ������ ������ŷ�����������ʽ�ͬ����������������Ķ�������֮һ�����ҹ������ʽϵͣ�����ռȫ�������ܰ�����10����20���� �������仯�� ������Ҫ�������ܰͽᣬ�Ծ����ܰͽ���������ܰͽ���Ϊ���������Ϊ�ݸ�����Ĥ���������Ե��ܰͽᡣ���䳣��һ����һ���ܰͽῪʼ�����ٿ�ʼ��Ϊ��ԡ����ڿ��ַ�Ѫ�ܣ��ۼ�Ƣ���Ρ�������������ȴ��� ���۹۲죬������ܰͽ��״�������ճ�����ɻ������֯�����ܰͽ��Ĥ���������ڽ���֯ʱ�����ƶ������ڵ��ܰͽ᳣�ճ�����γɽ��״���顣����Ұ�ɫ������״���ɼ�ɢ�ڵĻ�ɫС����� ���£��ܰͽ�������ṹ�ƻ���ʧ��������֯ȡ��������֯�ڵ�ϸ���ɷֶ�������Щ�������ɷ֣���Щ�Ƿ������ɷ֡�����֯����һ�ֶ��صĶ������ϸ���������ֱ��Լ15��45��m����Բ�λ����Σ������ḻ��˫ɫ�Ի�������ԣ��˴�Ϊ˫�˻��ˣ�Ⱦɫ�ʳ��غ�Ĥ�ۼ��ɶѣ���Ĥ������һ��������Ժ��ʣ�ֱ��Լ3��4��m����Χ��һ���Ρ�����ϸ����ΪReed-Sternbergϸ����R-Sϸ������˫�˵�R-Sϸ�������˲��У����д�������Ժ��ʣ����ƾ���֮Ӱ�ʳƾ�Ӱϸ����ͼ11-1������Щ˫�˺Ͷ�˵�R-Sϸ�������HD����Ҫ���ݡ�
ͼ11-1 �νܽ�ʾ��Ӱϸ�� �νܽ������ɷ��г����͵�R-Sϸ���⣬����һЩ����ϸ������̬��R-Sϸ�����ƣ���ֻ��һ���ˣ����д��κ��ʣ���Ϊ�νܽ�ϸ��������ϸ��������R-Sϸ���ı����ͣ�������Ϊ��ϵ����ݡ����⣬����һЩ�����R-Sϸ�������ڱ�����ijЩ�������ͣ�����Щϸ������ϴ�����Ⱦ���˴�Ť�������۵�״���Ҷ״����Ĥ����Ⱦɫ��ϸ������С�����ж��С���ʡ�����ϸ���������ܰ�ϸ��Ϊ���ͺνܽ�������ϸ����lacunar cell������ڽ��Ӳ���ͺνܽ�ϸ����������ḻ��Ⱦɫ�������������˴�ʷ�Ҷ״�����ж��С���ʡ��ø������̶ֹ�����֯��ϸ������������Χϸ��֮���γ����Ŀ�϶������ϸ��λ�������ڹʳ�����ϸ����ͼ11-2�����۶����Ի�δ�ֻ���ϸ����������ܰ�ϸ�������ͺνܽ�ϸ�������С��̬����˴���״������Ĥ��Ⱦɫ�ʴ֣��������ԵĴ��κ��ʣ��˷��������������ж༫�˷��ѡ�
ͼ11-2 �νܽ�ʾ����ϸ�� ����������ϸ���⣬����֯�仹�ж����������ɷ֣������ܰ�ϸ������ϸ����������ϸ������������ϸ������֯ϸ���ȣ��������ٲ��ȡ��������Ե�R-Sϸ�������ͬʱ���ж������ķ�Ӧ�Է�������ϸ���������������Ϊ�νܽ�����֯�ڵķ������Գɷ���Ҫ���ܰ�ϸ�����ɷ�ӳ���������״̬���ܰ�ϸ���Ķ�����νܽ���ɢ��Ԥ�������й�ϵ�� ����R-Sϸ������Դ�����һ��������Щ���߳���Tϸ�����߹���ȱ�ݣ����������ΪR-Sϸ��������Tϸ�����������������߱�Ǻ�Tϸ�����壨TCR���������ף�Ig���Ļ���������������һ����ЩR-Sϸ������Tϸ����ǣ���Щ����Bϸ����ǣ�����Щ����ֵ��˾���ϸ����ָͻ״��״ϸ����ǡ����R-Sϸ������Դ��δ�϶��� ����֯���͡� ����������֯������ϸ���ɷ��������ϸ���ɷֵIJ�ͬ�������ɽ��νܽ�Ϊ4����֯���͡� 1���ܰ�ϸ��Ϊ���ͣ�lymphocyte predominance type���ܰͽ����д����ܰ�ϸ�����������ȵ���֯ϸ�����������Խ�����γɽ��״����������ϸ����������ϸ���ͽ�ϸ���������٣�û�л�������ά��֯���������ɼ����͵�R-Sϸ�������������٣��ɼ��϶����ж��С���ʵı�����R-Sϸ��������HDһ��ֻ�ۼ�һ����һ���ܰͽᡣ����һ��������֢״��Ԥ�����á� 2�����ϸ���ͣ�mixed cellularity type�������Ǻνܽ������������͡������Ԥ�����ܰ�ϸ��Ϊ���ͺ��ܰ�ϸ��������֮�䣬�ɶ���ϸ���ɷֻ�϶��ɡ��ܰͽ�ṹ��ʧ�����ж�����������ϸ������ϸ������֯ϸ�����ܰ�ϸ��������������ϸ��������䳣�ж������͵�R-Sϸ�������ֿ���С�������������ά��֯������һ�㲻�γɽ�ԭ��ά���� 3���ܰ�ϸ�������ͣ�lymphocyte depletion type�����͵��ص�Ϊ�ܰ�ϸ���������ٶ�R-Sϸ����������Ͷ�����ϸ����Խ϶ࡣ�������������ֲ�ͬ����̬������������ά�����ܰͽ���ϸ���٣���Ҫ�����в��������ά��֯����ϸ�ĵ�����������������������R-Sϸ������֯ϸ�����ܰ�ϸ���������л��������֯�ͻ������ͣ�ϸ���ḻ���ɶ����߶�δ�ֻ��Ķ�����ϸ����ɡ����ɼ��������͵�R-Sϸ��������֯�ڳ��л�����ܰ�ϸ�������ͺνܽ�����곤�ߣ���չ�죬�DZ���������Ԥ�����ġ� 4�����Ӳ���ͣ�nodular sclerosis type�������ص�Ϊ�ܰͽ�����֯��������ϸ������������ά��֯�������ܰͽ�����ά��֯������������İ�Ĥ������չ���γɴ�ϸ���ȵĽ�ԭ��ά���������ܰͽ�ָ��������С���ȵĽ�ڡ������ж�������ϸ���Ͷ��ٲ��ȵĵ��͵�R-Sϸ�������⣬���ɼ��϶��ܰ�ϸ������֯ϸ������������ϸ������ϸ����������ϸ�������ֿ��л����� ����Ϊһ�������ͣ���������긾Ů���Ǻνܽ���Ψһ�����Ů�Ե����͡�����ھ����������Ϻ��ݸ��ܰͽᣬԤ��á� ������֯�����ڼ��������п���ת�����ܰ�ϸ��Ϊ���Ϳ�ת��Ϊ���ϸ���ͻ��ܰ�ϸ�������͡����ϸ���Ϳ�ת��Ϊ�ܰ�ϸ�������͡����Ӳ����һ�㲻ת��Ϊ�������͡� �νܽ���֯������Ԥ�������й�ϵ��һ�����ܰ�ϸ��Ϊ����Ԥ����ã����Ϊ���Ӳ���ͺͻ��ϸ���ͣ��ܰ�ϸ��������Ԥ���� ���νܽķ��ڡ� �νܽ���ɢʱ���ɽ���Զ�����ݲ��䷶Χ�ɷ�Ϊ���ڡ� ���ڣ���������һ���ܰͽ������һ���ܰͽ������١� ���ڣ��������������һ�ࡣ�����ۼ�2�����ϵ��ܰͽ�����ͬʱֱ�����������ڵ��ܰͽ������ٻ���֯�� ���ڣ��������ܰͽᶼ���ۣ����ۼ�Ƣ����ֱ�����ӵ��ڽ����ܰͽ������١� ���ڣ�������ɢ���ܰͽ��⡣�ۼ�һ�������ܰͽ������ٻ���֯�� �νܽIJ��䷶Χ��Ԥ�������й�ϵ�����䷶ΧԽ�㣬Ԥ��Խ��ٴ��ϳ����ݲ��䷶Χ�������Ʒ����� ���ٴ�������ϵ�� ��������Ҫ����Ϊ��ʹ���ܰͽ��״����ڶ�������֢״�������ڲ�����ɢ�����߳��з��ȡ����������ؼ��ᡢ������Ƥ��ɧ����ƶѪ��ȫ��֢״�����������߹��ܣ���Ҫ��Tϸ�����߹��ܣ����£����ײ�����Ⱦ������������������Ⱦ�ȡ���Ⱦ�������㷺��ɢ�����ºνܽ�����������Ҫԭ�� ������������Ϻ����Ʒ����ĸĽ���������Ԥ���������ơ����dz���ʹ�û��ƺͷ������ƵĻ��߷�������Ѫ���ͷǺνܽ��ܰ��������ࡣ
�����Ǻνܽ��ܰ����Ǻνܽ��ܰ�����NHL������ܰ���������ڱ�dz�ܰͽᣬ�Ծ����ܰͽ����������ΪҸ�º��ɹ��ܰͽᣬ�����ۼ��ݸ�����ϵĤ��Ĥ�����ܰͽᡣ��1/3���ܰ����������ܰͽ�����ܰ���֯�������ܰͻ��������塢θ����Ƥ���ȡ�����ɴ�һ����һ���ܰͽῪʼ�����ַ������ܰͽᣬҲ�ɿ�ʼ��Ϊ��ԡ��ܰͽ�ͽ����ܰ���֯���ܰ��������������ܰͽ��ȫ��������֯��������Ƣ���Ρ��������ɢ��������ʱ�ܰ����㷺��ɢ����ϸ������Ѫ����ȫ�������ܰͽ�����ڶ�������ϸ�����������Ѫ���ַ��ܰͽ������𡣷Ǻνܽ��ܰ�����νܽ�ͬ������֯�ɷֵ�һ����һ��ϸ������Ϊ�����ʳ�������ϸ�������ͼ�������Դ����NHL����Ļ����� �����ࡿ �Ǻνܽ��ܰ����ķ�����ܶ࣬���������Lukes-Collins�ܰ��������߹��ܷ���Ϊ��������˱����ص����Lukes-Collins���༰��������ݡ�Lukes�Ƚ���������ѧ�Ĺ�����¼���Ӧ�����ܰ������о����������̬�빦�ܽ������ϸ����ԴΪ���������߹��ܷ��࣬����������ΪBϸ����Tϸ������֯ϸ���������༰��ͬ�����ͣ���11-1��������Bϸ���ܰ���������Tϸ���ܰ�����֮����֯ϸ���ܰ������ټ��������ܰ���������ϵͳ���������ܰ�ϸ���ڷֻ��������ת�������е��κνζ����ܷ�����䣬�γ��������ܰ�ϸ���������̲�ͬʱ�ڷ���������������̬�����߹��ܷ��涼������Ӧ������ϸ�����ơ���ˣ��˽���Щ����ϸ�������ֻ������е���̬���ܱ仯����������������ܰ����ķ��������ص㡣 ��11-1 �Ǻνܽ��ܰ���Lukes-Collins����
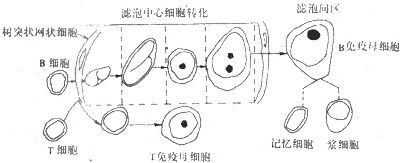
�ܰ�ϸ��������ϸ���ڷ����ֻ��������Լ����ܿ�ԭ�̼���ת���Ĺ����У�ϸ���ں�ϸ������ķ��ӽṹ����һϵ�б仯����Щϸ���ڷ����ֻ�����ͬʱ�ڵı�ǿ���ϸ����ѧ��������֯��ѧ������¡���弼������ʽϸ���Ǽ�������������ѧ�����ȼ���ʶ������Bϸ�����б��������ף�SIg����ǰBϸ��������SIg��������CD19��B4����CD20��B1������Щ�����ɵ�Bϸ��������ֵı��濹ԭ��ͬʱǰBϸ�������Ⱥ���֦��������������Ig�������飬���÷�������ѧ����������ø����Ӧ������⡣Tϸ���������ϸ�����壨CD2���������ϸ���γ�E������Tϸ���ֻ��ĸ����α��ֲ�ͬ�ı��濹ԭ�����������Եĵ���¡�������ʶ�𡣴��⣬Ӧ�÷�������ѧ��������Ig��TCR����Լ���Bϸ����Tϸ�������¡���ṩ�˸�Ϊ��ȷ�ķ�������֯ϸ�������濹ԭ����ж���ø�������������ø����1-���ȵ���ø���ܾ�ø�ȣ�������֯��ѧ��������֯��ѧ������ʾ�������ܰ�ϸ�����ܿ�ԭ�̼���ת��Ϊ����ĸϸ���Ͳ�������Ľ�ϸ���Ĺ����У���̬����Ҳ����һϵ�б仯��Lukes�����Bϸ����ת���������ܰͽ���ܰ������������Ľ��У����¿ɷ�Ϊ4��ʱ�ڣ���С����ϸ�����ڴ����ϸ������С����ϸ���ܴ͢�����ϸ����ͼ11-3���������Bϸ�����ܿ�ԭ��Ϣ�����������ϸ���˱�����ֹ�״��������϶��ΪС����ϸ����ϸ���������˽ϴ���Χ��������������Ϊ�����ϸ�����Ժ����ΪԲ�λ���Բ�Σ���϶��ʧ�����ڳ��ֺ��ʡ��ؽ����࣬������RNA�����͵����ʺϳ����࣬������Ⱦɫ���ԣ���ΪС����ϸ������ʱ���������ڿɼ������˷�����ϸ����������ɴ�ԭ��С�ܰ�ϸ����4��6�����˴�Բ����Բ�Σ����ڳ���1��3�����Եĺ��ʡ������ḻ��������Ⱦɫ���ԣ���Ϊ������ϸ�����˷�������������4��ϸ����������������ϸ����follicular center cell����������ϸ�������ܰ��������ƶ����������ݼ��������������γ�����ĸϸ������������ḻ��������Ⱦɫǿ���ԣ��˴�Բ����Բ�Σ������Եĺ��ʣ���Щ�ɱ��ֽ�ϸ�������ص㡣����ĸϸ��������ֳ�γɽ�ϸ����ת��Ϊ����ϸ����Ӧ������ϸ����ѧ��ϸ�������Ǽ��֤ʵ����������ϸ������Bϸ����
ͼ11-3 �ܰ�ϸ��ת������ʾ��ͼ Tϸ���ֲ����ܰͽ�ĸ�Ƥ�������ܿ�ԭ�̼���Ҳ������Ӧ��ת�����̣��γ�T����ĸϸ����Tϸ����ת����������Bϸ����ͬ��û�к���ϸ��������ϸ���ĸ��ֱ仯����ЩTϸ����Դ���ܰ�������ϸ�������٣�����״�����ʶ���Σ�������϶���۵�״���Ҷ״����Ϊ���ۺ��ܰ�������ϸ������ĩ��ȥ��������ת��ø�����߱���ΪCD2+��CD7+��CD5+����Щ��������δ����Tϸ�����еı�ǣ���ˣ�˵����ϸ����Դ��δ����Tϸ���� ���ͷǺνܽ��ܰ���ϸ������̬�����߱���ڲ�ͬ�̶���������Դ����Ӧ������ϸ�����ƣ��ʶ�����̬��������ϸ�����������ܰͽ����д�����ϸ�������ܰͽ�Ľṹ�ƻ�����ϸ���ɷֵ�һ����һ��ϸ������Ϊ�������ص�������Դ��ϸ�����ƣ�������һ���̶ȵ������ԡ��ɲ��������ܰ�ϸ������̬����ֻ���ԭ������������������͡� ��Lukes-Collins�����߹��ܷ����⣬����Rappaport��1966������ķ��࣬��Ҫ���ݳ�����֯��Ƭ���ܰ���ϸ������̬����֯�ṹ�����ܰ��������ͣ����㷺Ӧ�á��������������磬������Щ���Ʋ������ִ���ѧ�Ĺ۵㡣������Rappaport�����������У���Щ�ط������������⣬���кܶ����������ٴ�Ӧ����������Ѻͻ��ҡ�����������Ұ�֢�о�����֯�˹�����������ר�ҹ�ͬ�����о��ƶ���һ��NHL�Ĺ������ࣨ��11-2���������������������ҵ�ͳһ�����Ҳ��ȡ��ԭ�еķ��ࡣ����������������ڽ����ַ��෨����Ӧ������������ϵ�������Ա��ھ��幤�����й�ͬ���˽⡣������������Ӧ�õ����ƱȽϻ��ӣ�������Lukes-Collins�������ơ� ��11-2 �Ǻνܽ��ܰ����Ĺ������༰����Lukes-Collins�����Rappaport����Ĺ�ϵ
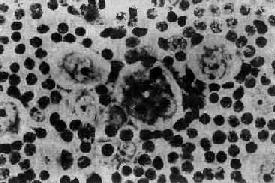
���ٴ�������ϵ�� �����������������ڶ���֢״����Ҫ����Ϊ��ʹ���ܰͽ��״����ڲ�����ۼ��ദ�ܰͽ���������١��������۵����ٲ�ͬ������ͬ��֢״��NHL����ɢ;����HD��ͬ������һ�����ɡ����ڲ��˳��з��ȡ����������ݼ��Ρ�Ƣ�״� ��ͯ�ܰ���������ܰ�����Щ��ͬ���ܰͽ������ٵ��ܰ����Ƚ϶�������ۺ�Tϸ���ܰ������ݸ����ߺ�Burkitt�ܰ��������ڶ�ͯ��ǰ�߳����м����ܰ�ϸ����Ѫ����Ԥ��ܲNHL��Ԥ���벡�䷶Χ����������֯�����йء����������һ����λ��Ԥ��Ϻá������ܰͽ����ۡ���Ƣ�״���ַ�����������Ԥ��ϲ��������֯�����У�һ����С�ܰ�ϸ���͡���ϸ�����ܰ�ϸ���ͺ��к��ѵ���������ϸ���ͣ�������������ϸ���������������߱�����������Ԥ��Ϻá�����ϸ����Ԥ��ϲ����ĸϸ���ͺ����ۺ�Tϸ���ܰ���Ԥ���� ���������͵��ܰ����� 1��Burkitt�ܰ��� Burkitt�ܰ�����1958��Burkitt���������ķ����ڷ���ͯ��һ���ܰ���������������ض��������ƵIJ������ҹ�Ҳ����������������������ҪΪ��ͯ�������ˡ����Զ���Ů�ԡ� �����ص�Ϊ�������������ǡ���ǡ���ǻ���ٺ�������ϵͳ�ȡ�һ�㲻�ۼ������ܰͽ��Ƣ��Ҳ���ٷ�����Ѫ�����Ǻ��ۿ��������ھֲ���������ʴ�ƻ�������֯������沿���Ρ����������ڸ�ǻ�����γɾ��飬�����ۼ���Ĥ���ܰͽᡢ�ѳ��������Ρ����ȡ��ۼ�������ϵͳ���������ַ���Ĥ��ѹ�ȼ��衣 ������С������������ϸ�������������������¼�������ϸ������������ϸ����С���ƣ���̬��һ�������٣����ȼ��Լ����Ե����������ԡ���������һЩ֬��С���ݡ�ϸ���˽ϴ�Բ����Բ�Σ�Ⱦɫ��ϸ������2��3�����Եĺ��ʣ��˷�������������ϸ�������ԡ���������ϸ�������е���¡�������ף�����ΪIgM���������֤ʵ��ϸ������Bϸ������ϸ����ɢ�ڶ������ɸ���ϸ����м�ľ���ϸ�����γ���ν������ͼ��ͼ11-4����
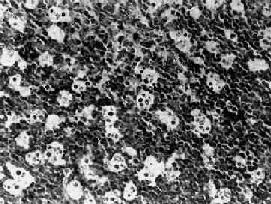
ͼ11-4��Burkitt�ܰ��� ��ϸ����С������������ϸ����ɣ�ϸ����С���ƣ���Բ�Ρ���ϸ����ɢ�ڶ�������ϸ���ʡ������ǡ�ͼ�� Burkitt�ܰ����Ի���Ч���Ϻã������ڳ�������ԭ���в���������ڳ���������ů��ʪ�ش�����������Ϊ���������ӻ��������洫���IJ����Ը�Ⱦ�йء�����������EB������Ⱦ�ʺܸߡ�Լ95������Burkitt�ܰ���ϸ����EB���������飬����Burkitt�ܰ������߿�EB��������ζ����ߡ����������ΪEB������Burkitt�ܰ����ķ����йء� ���⣬����һ���ܰ���Ҳ��Դ��С����ϸ������������Burkitt�ܰ������Ƶ�ϸ����ǣ�������֯�ṹ�Ͳ��˵�Ԥ����Burkitt�ܰ�����ͬ����Ϊ��Burkitt�ܰ�������Burkitt�ܰ�������ϸ���Ƚ϶����ԣ���С��һ��ϸ���˴�СҲ��һ�¡����ʴ�����ԣ���ʱֻ��һ������ʡ�����ϸ����ɵġ������ǡ��������ͼ11-5������Burkitt�ܰ����Ƚ��ټ�������ڳ����ˣ�����Ч���ϲԤ��Ҳ�ϲ
ͼ11-5 С������������ϸ�����ܰ�������Burkitt�ܰ��� ��ϸ������һ�£������٣��˶�ΪԲ�Σ���С��״Ҳ��һ�� 2��ަ��ù���� ަ��ù������mycosis fungoides����ԭ����Ƥ����Tϸ���ܰ����������40��60�ꡣ���Զ���Ů�ԣ�ԼΪ2��1�� ���۹ۣ�Ƥ���������ڱ���Ϊʪ��������Ƥ�������������в�����ĺ�ɫ����ɫ�����չʹƤ�������Ӳ�ʰ߿�״���Ժ��γɶ�����������غ�ɫ������ڡ���ʱ�����ơ� ���¿ɼ�Ƥ����Ƥ����Ƥdz�㼰Ѫ����Χ�ж�����ϸ������������ϸ�����ܰ�ϸ������ϸ������֯ϸ��������ϸ������ϴ˴�Ⱦɫ��߶�Ť���������м������۵�״���Ի�״����Щ��ϸ��SIg���ԣ������ϸ���γ�E������CD4+������T����ϸ������Ƥ�ڵ���ϸ���������Ƥ���ڱ�Ƥ�ھۼ��ɶ�����Сŧ�׳�ΪPautrierŧ�ס����ڱ�Ƥ�����ƣ��������������Ƥ��� ަ��ù�������ڲ��������Ƥ�����Ժ���ɢ���ܰͽ�����࣬�����Ƣ���Ρ��κ���ȴ������������Ƥ��������Ч���Ϻã���ɢ��������Ԥ��ϲ
������ ���������ڡ��ε����� �������Ľڡ����ټ��� ��ʮһ�¡���Ѫϵͳ���� ������һ�ڡ��ܰͽᷴӦ������ �����ڶ��ڡ���֯ϸ������֢X ���������ڡ������ܰ�������ǰҳ�� �������Ľڡ���Ѫ�� ��������ڡ����������Լ��� ���������ڡ���Թ����� �������߽ڡ�������֯ϸ������֢ ������ |