|
《放射诊断学》 > 第二章 骨及关节系统X线诊断
第三节 基本病变X线表现
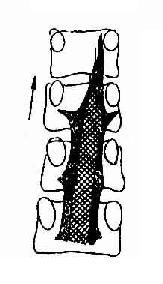
一、骨骼异常表现(一)骨组织异常 1.骨质稀疏(Osteoporosis)(图2-10)是指在单位体积内的骨量减少而骨组织的化学成分无改变。在组织学上见骨皮质变薄,哈氏管扩大,骨小梁数目减少。是成骨与破骨间失去平衡,破骨作用超过成骨作用的结果。骨质稀疏原因很多。全身性骨质稀疏多见老年、绝经后的妇女、内分泌疾患及营养不良等:局限性骨性稀疏则多见于感染、废用等。X线表现为骨密度减低,骨皮质变薄,骨小梁数目减少且变细,轮廓清楚,小梁间隙加宽。若脊椎骨发生骨质稀疏,除了上述表现外,由于脊柱承受体重,严重时椎体受压,可造成双凹变形或楔形变。 2.骨质软化(Osteomalacia)(图2-20)是指在单位体积内的钙质含量减少而骨组织的有机成分正常。在组织学上见骨小梁中央部分钙化,而周围未钙化的骨样组织相对增多。它是成骨过程中,骨样组织的钙化不足所致。其原因主要是钙磷代谢障碍。如维生素D缺乏、胃肠道吸收功能低下,碱性磷酸酶活性减低及肾脏排泄钙、磷过多等。常见于佝偻病、骨质软化症等。X线表现为骨密度减低,骨皮质变薄,骨小梁细而模糊,由于骨质软化,负重骨骼可发生弯曲变形。 在X线上骨质稀疏和骨质软化都表现骨密度减低,骨皮质变薄,骨小梁减少。其不同点在于前者骨小梁轮廓清楚,无骨骼弯曲变形,而后者骨小梁轮廓模糊,骨骼多有弯曲变形。
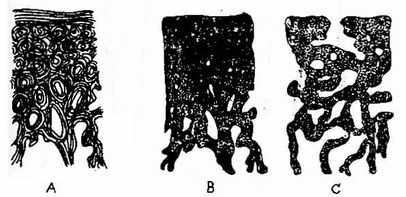
图2-20长骨皮质横断面图解:表示骨质稀疏与骨质软化现象 A .正常板层结构:自上而下为骨膜下层板、哈弗氏系统、从髓腔发生的骨小梁;细线为层板,粗线为结合线 B. 正常钙化骨(黑色) C. 骨质稀疏;骨完全钙化,但骨量不足 D. 骨质软化、大量的骨质为非钙化骨样组织,在X线片上不能显影 3.骨质破坏(Destrruction of bone)是指局限性骨组织消失或由病理组织所代替。骨质破坏可见于各种骨感染、肉芽肿、骨肿瘤和肿瘤样疾患等。X线表现为局限性骨质密度减低,正常骨结构消失,其边缘、形状及周围骨质改变因病变性质不同而异。例如恶性肿瘤的破坏区常边缘模糊而不规则,骨囊肿的破坏区边缘光滑且锐利。因此,骨质破坏时,应注意其部位、大小、数目及边缘情况,并进行综合分析。 4.骨质增生、硬化(Hyperostosis osteosclerosis)是指在单位体积内骨量增多。在组织学上见骨皮质增厚,骨小梁增粗、增多。它是成骨作用增强或破骨作用减弱或两者同时存在的结果。其原因很多。按其范围可分为局限性和全身性两种。以前者为常见,如慢性感染、外伤、恶性骨肿瘤及退行性骨关节病等;后者较少见,如石骨症、氟骨症等。X线表现为骨质密度增加,骨皮质增厚,骨干加粗、骨小梁增粗、增多,骨髓腔境界更加不清楚,甚至变窄或消失。骨质增生的另一种X线表现为骨刺、骨桥、骨赘或骨唇等,常发生于骨端边缘,肌腱、韧带等附着处。 5.死骨(Sequestrum)是由于一部分骨组织的血液供应中断后引起骨质坏死所致。死骨周围逐渐被脓液或肉芽组织所包绕而与主骨分离。死骨多见于慢性化腔性骨髓炎,也见于骨结核、骨缺血性坏死和外伤骨折后脂肪及栓塞等。X线表现为位于透光区中游离骨块,密度稍增高。死骨的密度增高原因有:(1)周围骨质稀疏的衬托而相对增高;(2)未吸收的死骨骨小梁上有新骨形成;(3)死骨被压缩。 6.骨膜增殖或称骨膜反应(Periosteal proliferation orperiosteal reaction)外伤、炎症及肿瘤等病变刺激骨膜而引起骨膜增生,经过钙化及骨化产生新骨。根据新骨在X线片上的表现形式,分为下列几种类型(图2-21)。是骨膜成骨过程中生长速度和骨小梁排列不同所致。在鉴别诊断意义上,有一定参考价值。
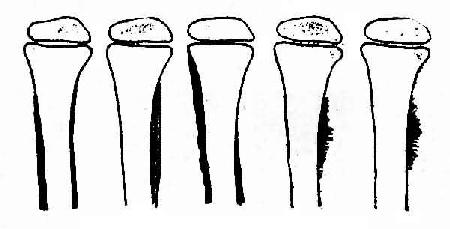
图2-21 骨膜增殖类型 A平行型 B 葱皮型 C 花边型 D、E 放射型 (1)平行型(Parallel type):皮质表面平行的线状致密影,与骨皮质间隔以纤细的透光影,密度小于骨皮质,长度不定。多见于感染、骨膜下血肿、骨折等。 (2)葱皮型(Onion-peel type):多条线状密影,有如成层排列,则呈葱皮状。多见于感染、尤文氏肉瘤及骨肉瘤。 (3)花边型(Lace-work type):骨膜增殖所产生的新骨沿皮质表面分布不匀,呈波浪状。见于感染及肺性骨关节病。 (4)阳光型(Sunbursts type):是骨膜增生所产生的新骨与主骨干垂直。X线表现为从骨皮质伸向附近软组织的致密线影,呈光芒状。可见于血管瘤、脑膜瘤及血友病。恶性肿瘤(尤文氏肉瘤及骨肉瘤)所产生的瘤骨也有类似表现。 (5)三角型(Triangular type)(即骨膜下垫Subperiosteal cuff):是骨膜被下面的恶性肿瘤抬高、刺激和破坏所致。X线片上可见被抬起的骨膜两端有一三角形致密影,多见于骨肉瘤,并常与针状瘤骨同时存在。 7.骨骼大小、形状、轮廓的改变可见于先天性畸形、骨质破坏或增生及继发的功能障碍。例如巨细胞瘤常见于长骨的一端,患处膨大变形,骨内破坏区边缘清楚。又如关节结核、类风湿性关节炎等,因骨质稀疏及功能障碍后引起废用萎缩变细。 (二)软组织异常 1.软组织肿胀(Soft tissue swelling)多见于外伤及炎症所致充血、水肿。例如在早期化脓性骨髓炎,X线片上未见骨质改变,但由于充血及水肿所致皮下脂肪层与肌肉层间的界线模糊,且可见网状影出现。此外,瘤性或炎性肿块可在软组织内产生块状影,边界较清楚。邻近软组织受压推移,层次清楚。 2.软组织萎缩(Soft tissue atrophy)多见于功能障碍及废用。例如下肢长期瘫痪者,患侧肢体细小。X线表现为肌层变薄而肌间脂肪层相对地加厚。 3.气肿(Emphysema)即软组织内气体积聚,多见于开放性创伤及厌气菌感染。前者如胸部伤引起的皮下气肿,后者如四肢的开放性骨折并厌气菌感染,周围软组织内有不规则的条状透光影,沿肌肉间隙分布。 4.钙化或骨化(Calcification or ossifcation)外伤后可发生骨化性肌炎。血管壁,脓肿壁、寄生虫病及肿瘤可在软组织内发生钙化或骨化。 5.异物(Foreign body) X线检查可显示密度很高的金属异物(不透光异物)。在较薄的部位,如上肢及手、足等处半透光或透光异物如石块、玻璃片等,有时亦可显示。
二、关节异常表现(一)关节周围组织肿胀及萎缩(Periarticular soft tissue swelling and atrophy) 关节疾病常刺激滑膜,产生滑液。同时还可引起关节囊及其周围软组织充血、水肿等病理改变。X线表现为该处软组织较对侧增厚和密度增高。常见于急性化脓性关节炎。 疾病严重时,关节功能受限,导致废用性萎缩。X线表现为患侧软组织较对侧变薄和密度降低,常见于关节结核和类风湿性关节炎。 (二)关节间隙增宽、狭窄及消失(Widening 、narrowing and disappearanceofoint space) 形成关节诸骨由坚强的韧带、肌腱及肌肉连接在一起,以保持其稳定。急性关节病变削弱关节周围结构并伴有大量积液,可使关节间隙增宽。外伤时强力牵拉可使关节两骨分离和关节间隙增宽。如关节间隙仅轻微增宽,须与对侧比较方可肯定。 X线所见的关节间隙主要为关节软骨构成,软骨被破坏后即产生关节间隙狭窄,甚至消失。 (三)关节破坏及增殖(Destructionand proliferation of join surface) 关节软骨被破坏后,骨性关节面失去保护,暴露在关节腔内,直接受病变的侵犯而产生破坏、增殖等改变。 (四)关节强直(Ankylosisof joint) 关节病变产生纤维性或骨性组织,使其活动受限制,称为关节强直。如关节强直在X线片上只见间隙狭窄,关节面正常或略不规则,名之纤维性强直。如关节间隙全部或部分消失并有骨小梁贯穿其间,名之骨性强直。 (五)关节脱位(Dislocationof joint) 构成关节诸骨丧失正常对位关系时称之关节脱位。部分失去对位关系时称之半脱位,完全失去对位关系时称之全脱位。
三、头颅异常表现(一)颅内压增加(Increased intracranial pressure) 颅骨为一坚硬外壳,容量有限。某些颅内疾病,例如脑瘤或脑积水,使颅内容物增多,则压力增高,进而引起一系列颅骨的改变。一般持续3~6个月即可出现X线变化,主要表现如下(图2-22、23):
图2-22 颅内高压所致蝶鞍改变
图2-23 儿童颅内高压所致颅缝分离 1.冠状缝 2. 人字缝 1.蝶鞍改变是成年患者颅内压增加的重要表现。早期改变为后床突及鞍背骨质吸收,密度减低和轮廓模糊。进一步发展可见鞍底因骨质吸收而密度减低和轮廓模糊。鞍内病变可使蝶鞍增大,前后径及深径都增加,与颅内压增加引起的蝶鞍改变不同。 2.颅缝分离是儿童患者颅内压增加的重要表现。由于儿童的颅缝尚未骨化,所以当颅内压增加时即可分离。 3.颅骨变薄、脑回压迹增多及加深,这是颅骨受压吸收的表现。 (二)颅内占位性病变(Intracranial space-occupying lesions) 1.平片表现 颅内占位性病变,如肿瘤及血肿等,可依它们占据的位置、大小、发展速度及内部结构(如钙化)不同,出现多样化X线表现。 (1)颅内压增加征象:无论那一种占位性病变都会使颅内压力有不同程度地增加,常以蝶鞍变化出现较早,其变化如上述。 (2)肿瘤钙化:颅内肿瘤因坏死、出血、较易发生钙化,囊壁及血管也可发生部分钙化。钙化不能表示肿瘤的大小,因不是瘤块整体钙化,故多数只能表示肿瘤的所在部位,例如颅咽管瘤(图2-24)。
图2-24 侧位片显示鞍上颅咽管瘤钙化及颅缝增宽 (3)局限性骨质改变:邻近颅骨的肿瘤可引起骨质增生,骨板变薄或骨质破坏。常见于大脑凸面脑膜瘤和胶质瘤。根据骨质改变可进行定位诊断(图2-25)。 (4)血管压迹改变:由于肿瘤的血液供给丰富,可见局部血管压迹增多和增粗,常见于脑膜瘤(图2- 25)。 (5)生理性钙化移位:松果体位于中线,其钙化可被一侧占位性病变推向健侧。
图章-25 右顶叶矢旁部脑膜瘤,右侧位 右顶骨后上部颅内板增生,有一条增宽血管自脑膜中动脉前 枝分出引向骨增生区域。蝶鞍显示鞍外肿瘤之典型征象:鞍背后床突消失,鞍底骨萎缩。 2.脑室造影改变 (1)凡位于一侧大脑半球肿瘤,常使脑室系统中线结构(透明中隔,三脑室及导水管)向对侧移位。对侧侧脑室扩大。根据肿瘤所在部位,患侧侧脑室可发生不同形式的压缩变窄和移位,甚至完全闭塞。贴近脑室的肿瘤早期即可使脑室发生局部受压变形(图2-26,27)。
图2-26 大脑各区占位透明隔和第三脑室移位关系 (2)第三脑室、中脑及松果体肿瘤的主要改变为两侧脑室发生对称性扩大,移位不显著,同时有全部或部分第三脑室狭窄变形。 (3)后颅凹肿瘤除使两侧脑室对称性扩大外,第三脑室也扩大,中脑导水管及第四脑室可发生移位、变形或闭塞等。 必须指出,个别颅内肿瘤病例,气脑造影可示脑室正常,无移位或变形,系大脑广泛浸润型脑胶质瘤。 3.脑血管造影改变 (1)颅内肿瘤在脑血管造影上的主要改变有二:一是血管移位,另一是病理血管及肿瘤的血循环。故脑血管造影,不仅能籍以确定肿瘤位置,还可为确定肿瘤的性质提供线索(图2-28、29)。
图2-27 大脑半球各区占位病变脑室变形
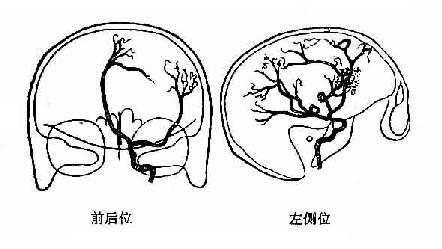
图2-28 左额叶脑膜瘤 侧位示大脑中动脉稍向后下移位,在额叶下部有瘤血管影。前后位示大脑前动脉明显向右侧呈弧形弯曲,大脑前动脉与中动脉形成“O”字形征。 颅内肿瘤推挤邻近的脑和血管,使血管发生移位、靠拢或分开、牵直或迂曲,因而可根据其改变情况进行定位。例如在正位片上,大脑前动脉向对侧移位,说明该侧大脑半球有肿瘤。在脑血管造影正位片上,因占位性病变位置不同,引起大脑前动脉侧移位的形态亦异。可出现一些特殊X线征象,有助于定位。例如大脑镰征(falx sign):当占位性病变位于额叶后部或顶部矢状窦旁或大脑凸面偏上时,大脑前动脉的远段因大脑镰的阻挡而无移位或轻度向键侧移位,其近段于大脑镰游离缘平面则向健侧急剧转折,形如钩状,称为大脑镰征阳性。如占位性病变位于大脑镰或其旁侧,大脑前动脉近、远段同时向健侧呈圆弧形移位,无钩形,称为大脑镰征阴性。额极征(Frontopolar sign)大脑前动脉向对侧移位,如于额极或胼缘动脉分支处屈曲成角,指向患侧,称为额极征阳性。这是由于额极或胼缘动脉的牵拉作用所致,多见于顶颞部较大占位性病变。若额极或胼缘动脉失去牵拉作用,额极或胼缘动脉可与大脑前动脉一起移向健侧,分支处呈十分光滑的弧形,称为额极征阴性,多见于额叶前部占位性病变。又如在侧位片上,胼周动脉及胼缘动脉下移、牵直,说明肿瘤在额叶或顶叶矢旁区:大脑中动脉侧裂段上移,分支集拢,说明肿瘤在颞区,若该段下移,则说明肿瘤在额叶或顶叶。大脑中动脉侧裂段上移,分去集拢,说明肿瘤在颞区,若该段下移,则说明肿瘤在额叶或顶叶。 根据肿瘤血管的形态、分布范围、循环速度和动脉的来源等,可以判断肿瘤的性质。如脑膜瘤可见供养动脉来自该侧颈外动脉,肿瘤内动脉呈放射状或栅栏状排列,持续显影时间较长;恶性胶质瘤的肿瘤内循环常表现为排列杂乱、粗细不等的血管,可见引流静脉早期显影等。 (2)颅内血肿属占位性病变。脑血管造影表现以血管移位为主,常见大脑前动脉向对侧移位。脑外血肿除发现有血管移位外,还可见脑表面的血管与颅骨内板间有无血管区出现(图2-30)。脑内血肿的造影表现与脑瘤的占位效应相似。
图2-30 额顶叶慢性硬膜下血肿前后位 图示大脑前动脉向健侧移位,大脑中动脉的未梢枝向内移位,额顶叶外上部显示无血管区。
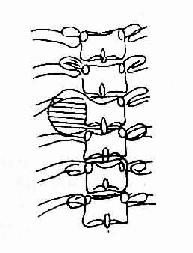
四、椎管内占位性病变椎管内肿瘤的种类很多。临床上根据肿瘤的生长部位分为髓内肿瘤和髓外肿瘤两大类,后者又可分为硬膜内肿瘤和硬膜外肿瘤。 (一)平片表现肿瘤所在平面之椎弓根内缘变平、凹陷、变窄或消失,椎弓根间距离增大和椎体后缘凹陷以及椎间孔增大、局部骨质破坏、钙斑和椎旁软组织块影等(图2-31、32、33)。 (二)脊髓造影表现根据梗阻面的形态可确定肿瘤的部位。 1.脊髓外硬脊膜内肿瘤:梗阻面呈杯口状,脊髓受压移位(图2-34) 2.硬脊膜外肿瘤:梗阻面呈梳齿状,一侧油柱边缘受压变平,脊髓移位较轻(图2-35) 3.脊髓内肿瘤:脊髓局部膨大呈梭形,无移位(图2-36)。
图2-31 正位,椎弓根距离增大
图2-32 侧位,椎间孔扩大
图2-33正位,椎旁软组织块影
图2-34 髓外硬膜内肿瘤
图2-35硬膜外肿瘤上行下行碘油造影
图2-36髓内肿瘤上行碘油造影
五、副鼻窦异常表现(一)窦腔混浊、密度增高 可因副鼻窦粘膜充血、水肿或增厚;或窦腔内有渗出液、腔液或血液软组织肿块所致。窦壁骨质增厚及其周围软组织肿胀,也可出现窦腔密度增高。如一侧副鼻窦发育不良,则该侧窦壁较厚,窦腔透光度减低,勿误为病变。 (二)粘膜增厚 急性炎症时粘膜充血水肿,或慢性炎症粘膜纤维增生时,可见与窦壁平行的环形软组织影。若粘膜肥厚凹凸不平,常为过敏反应性改变。 (三)窦腔内软组织块影 炎性息肉常为多发,亦可单发,呈半圆形或分叶状软组织块影,与窦壁相连。单发、边缘光滑的软组织块影,位于上颌窦下壁,多为粘膜下囊肿。边缘不规则软组织肿块影多为肿瘤所致。 (四)窦壁骨破坏 多为恶性肿瘤所致。呈侵蚀性破坏,边缘不规则。
六、乳突异常表现(一)乳突气房消失 急性炎症因乳突气房粘膜肿胀,气体吸收及炎性渗出,使乳突气房呈云雾状密度增高或因气房间隔骨吸收而模糊。慢性炎症时,则逐渐出现反应性骨增生,表现为密度增高,看不清乳突气房的结构。 (二)肉芽组织及胆脂瘤形成 慢性炎症时,有肉芽组织增生,可使上鼓室、鼓窦入口及鼓窦轻度扩大,边缘多不清楚。胆脂瘤并非真正肿瘤,实为脱落上皮积聚堆成的团块,呈灰白色,表面有光滑的上皮囊膜,胆脂瘤好发于上鼓室、鼓窦入口及鼓窦区,易引起颅内并发症,应及早诊断与治疗,因胆脂瘤生长缓慢,且有包膜的炎性肿块,使其周围骨壁发生骨增生,从而在X线片上形成边界清楚,光滑整齐的透光区,周围有致密硬化缘围绕。肉芽组织与胆脂瘤两者有所不同,典型者容易区别,不典型者应结合病史等资料,全面考虑。
…… 第三节 介入放射学 第四节 X线防护 第二章 骨及关节系统X线诊断 第一节 检查方法 第二节 正常X线表现 第三节 基本病变X线表现(当前页) 第四节 骨与关节外伤 第五节 常见疾病X线诊断 第六节 骨肿瘤及肿瘤样病变 第七节 副鼻窦炎及乳突炎 …… |