|
《妇产科学》 > 第六章 异常妊娠
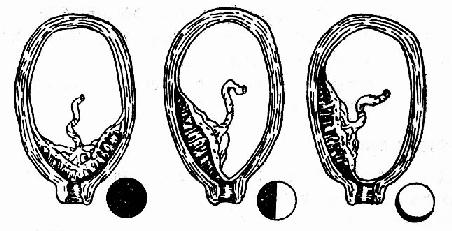
第五节 前置胎盘胎盘的正常附着处在子宫体部的后壁、前壁或侧壁。如果胎盘附着于子宫下段或覆盖在子宫颈内口处,位置低于胎儿的先露部,称为前置胎盘。前置胎盘是妊娠晚期出血的主要原因之一,为妊娠期的严重并发症,如处理不当,能危及母儿生命安全。其发生率为1:55~1:200,多见于经产妇,尤其是多产妇。 一、病因 目前尚未明确。可能与以下因素有关:①子宫内膜不健全。产褥感染、多产、上环、多次刮宫、剖宫产等手术,引起子宫内膜炎,子宫内膜缺损,血液供应不足,为了摄取足够营养,胎盘代偿性扩大面积,伸展到子宫下段。②孕卵发育迟缓,在到达宫腔时滋养层尚未发育到能着床阶段,继续下移植入子宫下段。③胎盘面积过大,如多数妊娠盘常伸展到子宫下段,形成前置胎盘。 二、分类 以胎盘边缘与子宫颈口的关系,将前置胎盘分为三种类型(图92):
⑴完全性前置胎盘 ⑵部分性前置胎盘⑶低置性前置胎盘 图92前置胎盘类型 (一)完全性前置胎盘 或称中央性前置胎盘,子宫颈内口全部为胎盘组织所覆盖。 (二)部分性前置胎盘 子宫颈内口部分为胎盘组织所覆盖。 (三)边缘性前置胎盘 胎盘附着于子宫下段,边缘接近但不超过子宫颈内口。 胎盘边缘与子宫颈内口的关系随着子宫颈管的消失和子宫颈口的逐渐扩大而改变,原则上以入院时两者的关系作为诊断各型前置胎盘的标准,这样有利于制定治疗方案。 三、临床表现 妊娠晚期或临产时,发生无痛性反复阴道出血是前置胎盘的主要症状,偶有发生于妊娠20周者。出血是由于妊娠晚期或临产后子宫下段逐渐伸展,子宫颈管消失,子宫颈口扩张,而附着于子宫下段或子宫颈内口的胎盘不能相应地伸展,以致前置部分的胎盘自其附着处剥离,使血窦破裂而引起出血。出血多无诱因。阴道出血发生时间的早晚,反复发作的次数,出血量的多少与前置胎盘的类型有很大关系。完全性前置胎盘往往初次出血的时间早,约在妊娠28周左右,反复出血次数频,量较多,有时一次大量出血即可使病人陷入休克状态;边缘性前置胎盘初次出血发生较晚,多在妊娠37~40周或临产后,量也较少;部分性前置胎盘初次出血时间和出血量介于两者之间。临产后每次阵缩时,子宫下段向上牵引,出血往往随之增加。部分性和边缘性前置胎盘患者,破膜后胎先露如能迅速下降,直接压迫胎盘,流血可以停止。破膜有利于胎先露对胎盘的压迫。由于反复多次或大量阴道出血,产妇可以出现贫血,其贫血程度与出血量成正比,出血严重者即陷入休克,胎儿发生缺氧、窘迫,以致死亡。 四、诊断 (一)病史 妊娠晚期突然发生无痛性反复阴道出血,即可疑为前置胎盘,如出血早,量多,则完全性前置胎盘的可能性大。 (二)体征 根据失血量的不同,多次出血,呈贫血貌,急性大量出血,可发生休克,腹部检查与正常妊娠相同。失血量过多胎儿宫内缺氧,发生窘迫。严重者胎死宫内。临产者,有阵发性宫缩,如在耻骨联合上方或两侧听到与母体脉搏一致的吹风样杂音,可考虑胎盘位于子宫下段的前面,如位于后面则听不到胎盘血流杂音。 (三)阴道检查 一般只做阴道窥诊及穹窿部扪诊,避免任意行颈管内指诊,必须在有输液、输血及手术的条件下方可进行。如诊断已明确或流血过多即无必要作阴道检查。现采用B型超声检查,已很少作阴道检查。 (四)超声检查 B型超声断层图像可清楚看到子宫壁、胎头、宫颈和胎盘位置,并根据胎盘边缘与子宫颈内口的关系可以进一步明确前置胎盘的类型。胎盘定位准确率达95%以上,并且可以重复检查,近年来国内外都已采用,基本取代了其他方法。 B型超声诊断前置胎盘时须注意妊娠周数,在妊娠中期超声检查约有30%胎盘位置低,超过内口,随着妊娠进展,子宫下段形成,宫体上升,胎盘即随之上移。因此如妊娠中期超声检查发现胎盘低置时,不要过早作前置胎盘的诊断,须结合临床考虑,如无出血症状,28周前不作前置胎盘的诊断。 (五)产后检查胎盘及胎膜 对产前出血的病人,分娩时应仔细检查娩出的胎盘,以便核实诊断。前置部分的胎盘有陈旧血块附着呈黑紫色,如这些改变在胎盘的边缘,而且胎膜破口处距胎盘边缘小于7cm则为低置胎盘。 五、鉴别诊断 妊娠晚期出血主要与胎盘早期剥离鉴别,其他原因发生的产前出血如帆状胎盘血管前置而破裂、胎盘边缘血窦破裂及宫颈病变如息肉、糜烂、子宫颈癌,结合病史通过阴道检查、超声检查及分娩后胎盘检查可以确诊。 六、对母儿影响 (一)产后出血 分娩后由于子宫下段肌肉组织菲薄收缩力较差,附着于此处的胎盘剥离后血窦一时不易缩紧闭合,故常发生产后出血。 (二)植入性胎盘 胎盘绒毛因子宫蜕膜发育不良等原因可以植入子宫肌层,前置胎盘偶见并发植入性胎盘,胎盘植入于子宫下段肌层,使胎盘剥离不全而发生大出血。 (三)产褥感染 前置胎盘的胎盘剥离面接近宫颈外口,细菌易从阴道侵入胎盘剥离面,又加以产妇贫血,体质虚弱,故易发生感染。 (四)早产及围产儿死亡率增高 前置胎盘出血大多发生于妊娠晚期,容易引起早产。前置胎盘围产儿的死亡率亦高,可因产妇休克,使胎儿发生宫内窘迫、严重缺氧而死于宫内,或因早产生活力差,出生后死亡。此外,在阴道操作过程或剖宫产娩出胎儿前,胎盘受到损伤,小叶发生撒裂,可使胎儿失血而致新生儿窒息。 七、预防 宣传推广避孕,搞好计划生育,防止多产,避免多次刮宫或宫腔感染,以免发生子宫内膜损伤或子宫内膜炎。加强产前检查及宣教,对妊娠期出血,无论出血量多少均须及时就医,以做到早期诊断,正确处理。 八、处理 前置胎盘的治疗原则是控制出血、纠正贫血、预防感染,正确选择结束分娩的时间和方法。原则上以产妇安全为主,在母亲安全的前提下,尽量避免胎儿早产,以减少其死亡率。 (一)期待疗法 妊娠36周前,胎儿体重小于2500g,阴道出血量不多,孕妇全身情况好,胎儿存活者,可采取期待疗法。 1.绝对卧床休息,可给镇静剂,如鲁米那0.03,或利眠宁10mg,或安定5mg,口服3/日。 2.抑制宫缩,舒喘灵2.4-4.8mg,4-6小时一次,宫缩停止后给予维持量。 3.纠正贫血,硫酸亚铁0.3,口服3/日,必要时输血。 4.抗菌素预防感染。 5.地塞米松10mg,肌注或静推,1/日,连续三天,促进胎肺成熟。 6.严密观察病情,同时进行有关辅助检查,如B超检查、胎儿成熟度检查等,如大量出血、反复出血,或临产时,酌情终止妊娠。 (二)终止妊娠 适于入院时大出血休克、前置胎盘期待疗法中又发生大出血休克、或近预产期反复出血、或临产后出血较多,都需要采取积极措施终止妊娠。终止妊娠的方式有二: 1.剖宫产术 剖宫产术可以迅速结束分娩,于短时间内娩出胎儿,可以缩短胎儿宫内缺氧的时间,增加胎儿成活机会,对母子较为安全。此种方式是处理前置胎盘的主要手段。术前应积极纠正休克,输液、输血补充血容量。术中注意选择子宫切口位置,尽可能避开胎盘。 由于子宫下段的收缩力差,胎儿娩出后,胎盘未即娩出,须及时作徒手剥离,同时注射麦角制剂增强子宫下段收缩及按摩子宫,减少产后出血量。如有胎盘植入须作子宫切除方能止血。 2.阴道分娩 阴道分娩是利用胎先露部压迫胎盘达到止血目的,此法仅适用于边缘性前置胎盘而胎儿为头位。在临产后发生出血,但血量不多,产妇一般情况好,产程进展顺利,估计在短时间内可以结束分娩者。决定阴道分娩后,行手术破膜,破膜后胎头下降,压迫胎盘,达到止血,并可促进子宫收缩,加速分娩,此方法对经产妇的效果较好。如破膜后先露下降不理想,仍有出血,可采用头皮钳牵引(图93),臀牵引、横位内倒转或剖宫术者。 产褥期应注意纠正贫血,预防感染。
图93 头皮钳牵引
…… 第六章 异常妊娠 第一节 妊娠剧吐 第二节 流产 第三节 异位妊娠(宫外孕) 第四节 妊娠高血压综合征 第五节 前置胎盘(当前页) 第六节 胎盘早剥 第七节 羊水过多 第八节 羊水过少 第九节 多胎妊娠 …… |